Les inégalités sociales et économiques jouent un rôle essentiel pour comprendre pourquoi de nombreuses maladies touchent de façon disproportionnée certaines communautés au Canada et dans le monde. La COVID-19 n’a pas fait exception. Certaines personnes sont plus susceptibles d’être infectées par la COVID-19 ou de subir des conséquences graves telles que l’hospitalisation et la mort. Ce risque plus élevé est souvent lié à des déterminants sociaux de la santé, qui comprennent notamment le revenu ou la défavorisation matérielle, l’emploi, l’éducation et la racisation. Les déterminants sociaux ont également eu un effet mesurable sur l’accès aux vaccins et la couverture vaccinale au Canada.
Plusieurs études financées par le GTIC se sont concentrées sur des populations spécifiques qui se sont avérées être plus à risque d’être infectées par le SRAS-CoV-2 ou qui ont subi des conséquences plus graves en raison de l’intersection de facteurs sanitaires et sociaux. Elles ont également examiné l’accès aux vaccins et leur adoption, ainsi que les obstacles à la vaccination. Faire la lumière sur ces enjeux peut orienter des politiques et des pratiques susceptibles de contribuer à surmonter ces défis.
Dans la synthèse de recherche de ce mois-ci, nous avons examiné les recherches financées par le GTIC, en les complétant par d’autres résultats, afin de répondre aux questions suivantes :
- Comment les déterminants sociaux de la santé (revenu, profession, culture, densité des chambres à coucher et langue) ont-ils influencé les taux d’infection par le SRAS-CoV-2, les cas graves de COVID-19, les hospitalisations et les décès au Canada?
- Comment les déterminants sociaux de la santé ont-ils eu une incidence sur l’accès aux vaccins et leur adoption au Canada?
- Quelles mesures sont recommandées pour mieux atteindre les populations prioritaires les plus à risque de contracter la COVID-19?
PARTIE 1
L’impact de déterminants sociaux de la santé sur les taux d’infection, d’hospitalisation et de décès dus à la COVID-19
Ici, nous avons examiné comment certains déterminants sociaux de la santé – par exemple, le revenu ou la défavorisation matérielle, l’emploi, la densité des ménages et des chambres à coucher, l’éducation et la culture/ethnicité – ont joué un rôle dans les taux d’infection, d’hospitalisation et de décès liés à la COVID-19 chez les Canadiens.
Revenus ou défavorisation matérielle
Les communautés économiquement marginalisées ont été confrontées à des risques d’infection et de décès par la COVID-19 disproportionnellement plus élevés dans l’ensemble du pays, en particulier pendant les premières vagues de la pandémie. On s’attendait à ce que ces disparités se dissipent au cours des vagues suivantes, compte tenu des efforts entrepris pour assurer une protection et un accès à la vaccination équitables, mais cela ne s’est pas avéré être le cas.
Des données financées par le GTIC provenant de la Société canadienne du sang et couvrant l’ensemble du Canada (à l’exception du Québec et des territoires) ont mis en évidence la persistance de l’écart de séroprévalence de l’infection entre les plus et les moins démunis tout au long de la pandémie. Cet écart a semblé se réduire légèrement au cours des derniers mois, depuis l’émergence d’Omicron et de ses sous-variants (BA.1, BA.2, BA.4 et BA.5). Les communautés les plus démunies matériellement (Q4 et Q5) ont été les plus durement touchées au cours des sept vagues de COVID-19 à ce jour (voir la figure ci-dessous).
Plusieurs autres études financées par le GTIC ont également identifié une séroprévalence plus élevée dans les ménages à faible revenu (1, 2). Des données de l’Ontario et du Québec illustrent certains résultats étonnants.
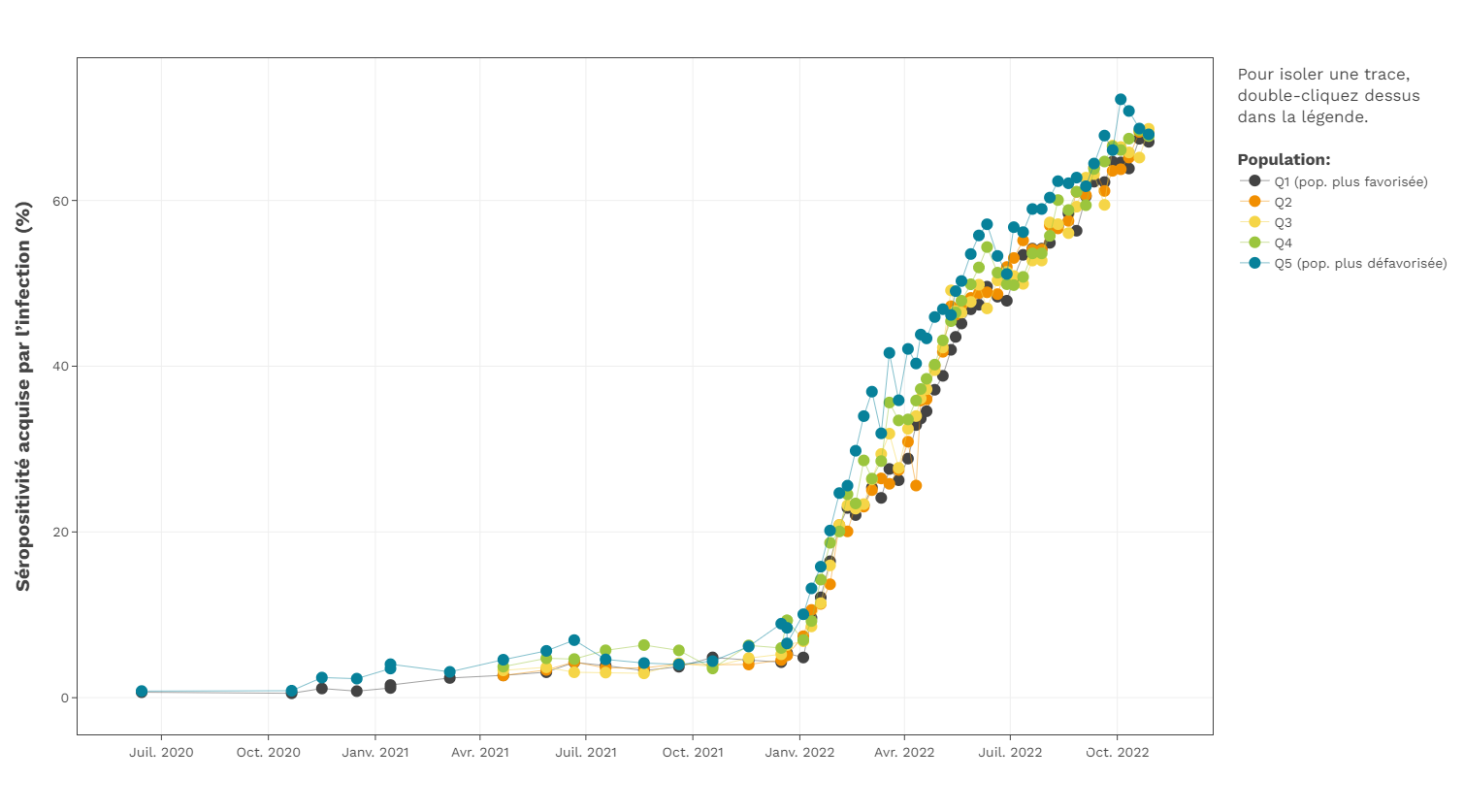
Plusieurs autres études financées par le GTIC ont également identifié une séroprévalence plus élevée dans les ménages à faible revenu (1, 2). Des données de l’Ontario et du Québec illustrent certains résultats étonnants.
Ontario
- Entre février 2020 et décembre 2021, les personnes vivant dans les quartiers connaissant le plus haut niveau de défavorisation matérielle étaient 2,7 fois plus susceptibles d’être hospitalisées et envoyées dans des unités de soins intensifs (USI) et 2,9 fois plus susceptibles de mourir de la COVID-19 que les personnes vivant dans des quartiers à revenus plus élevés (3).
- Une étude financée par le GTIC et dirigée par les Dres Sharmistha Mishra et Sharon Straus (Université de Toronto) a révélé que, depuis le début de la pandémie en Ontario, les hospitalisations et les décès sont restés concentrés parmi les 20 % de la population vivant dans les quartiers à faible revenu (4).
- Les estimations des DresMishra et Straus ont également révélé que si la couverture vaccinale et les taux d’infection par le SRAS-CoV-2 étaient à peu près les mêmes entre les groupes à faible et à fort revenu, les groupes à faible revenu étaient 10 fois plus susceptibles d’être hospitalisés ou de mourir à cause de la COVID-19.
- Une autre étude financée par le GTIC, dirigée par la Dre Mishra et le Dr Jeffrey Kwong (Université de Toronto), a identifié un risque accru de décès liés à la COVID-19 chez les personnes à faible revenu(5).
Québec
- Les Québécois vivant dans des quartiers très défavorisés étaient 2,75 fois plus susceptibles de contracter la COVID-19 que les personnes vivant dans des quartiers à revenu élevé lors de la première vague, 2,24 fois plus susceptibles lors de la deuxième vague et 2,07 fois plus lors de la troisième vague(6).
- Le taux de mortalité dû à la COVID-19, au 17 juillet 2021, était de 33 pour 100 000 habitants dans les zones à hauts revenus, alors que dans les quartiers très défavorisés, on comptait 77 décès pour 100 000 habitants (6).
- Au cours de la première partie de la vague Omicron (de janvier à mars 2022), des données d’Héma-Québec financées par le GTIC ont révélé que les quartiers les plus défavorisés (Q4 et Q5) comptaient 1,2 à 1,8 fois plus d’infections au SRAS-CoV-2 que les quartiers les moins défavorisés.
Emploi
Tout porte à croire que les travailleurs jugés essentiels, qui ont continué à répondre aux besoins de la société tout au long de la pandémie, ont subi une charge disproportionnée d’infection, de transmission et de décès. Bien que certains travailleurs essentiels, tels que les infirmières, les médecins, les enseignants, les policiers et les pompiers, aient des emplois stables et mieux rémunérés, de nombreux autres postes de travailleurs essentiels sont précaires, contractuels et à temps partiel, et n’offrent souvent pas d’avantages sociaux, de sorte que les familles qui dépendent de ces emplois se retrouvent dans des communautés à faible revenu. (7).
- Le Dr Upton Allen (Université de Toronto), un chercheur financé par le GTIC, a constaté que les travailleurs de première ligne étaient plus de trois fois plus susceptibles d’être séropositifs que les autres (résultats non publiés).
- Une étude financée par le GTIC portant sur Montréal-Nord, dirigée par Jack Jedwab, Ph. D. (Association d’études canadiennes), et Simona Bignami, Ph. D. (Université de Montréal), a mis en évidence que les travailleurs de la santé présentaient la séroprévalence la plus élevée parmi les 18 à 54 ans (environ 30 %, entre août et décembre 2021) dans l’arrondissement (données non publiées).
- La même étude mentionne également que les enseignants aux niveaux préscolaire, primaire ou secondaire ont le deuxième taux de séroprévalence le plus élevé, soit 23 % (données non publiées).
- Une étude financée par le CITF et dirigée par le Dr Mishra et Mathieu Maheu-Giroux, Ph. D. (Université McGill), a observé que des taux d’infection plus élevés étaient souvent corrélés au fait d’être un travailleur essentiel, (2) tel que défini par la Classification nationale des professions (ceux qui ne peuvent pas travailler à distance) (2).
- En janvier 2022, plus de 150 000 cas de COVID-19 ont été enregistrés chez les travailleurs de la santé au Canada. Parmi ceux-ci, au moins 46 sont décédés des suites de la COVID-19.
- Une autre étude des Drs Mishra et Kwong a identifié un risque accru de mortalité liée à la COVID-19 chez les personnes vivant dans des quartiers où la proportion de travailleurs essentiels est plus élevéeLe rapport de risques instantanés est le rapport entre le risque d’une complication dans un groupe et le même risque dans le groupe témoin dans une unité de temps. (Hazard Ratio (HR)- 1,28) (5).
- Une étude publiée dans Annals of Epidemiology par des chercheurs de l’Université de Toronto mentionne que les taux cumulatifs par habitant de cas et de décès liés à la COVID-19 entre janvier 2020 et janvier 2021 étaient respectivement 3,3 fois et 2,5 fois plus élevés dans les quartiers ayant la plus forte concentration de travailleurs essentiels que dans les quartiers ayant la plus faible concentration de travailleurs essentiels (9).
Densité des ménages et des chambres à coucherLa densité des chambres à coucher fait référence au nombre de personnes qui occupent chaque chambre à coucher d’une résidence et se veut une mesure plus précise de la densité des ménages.
La surface habitable dont dispose une personne a eu une influence sur les possibilités de s’isoler et de maintenir une distance avec les autres au sein du foyer, ce qui a une incidence sur la transmission du SRAS-CoV-2. On a également constaté que les personnes vivant en appartement et transitant par des espaces communs présentaient également des taux d’infection plus élevés.
- Plusieurs études financées par le GTIC ont relevé une densité de chambres à coucher plus élevée (>2 personnes par chambre à coucher), ainsi que des minorités raciales/ethniques et un revenu familial plus faible comme étant des facteurs associés à une séroprévalence plus élevée (1, 2, 10).
- Une étude financée par le GTIC et dirigée par le Dr Roger Zemek et Marc-André Langlois, Ph. D. (Université d’Ottawa) a également identifié, comme prédicteurs de la transmission au sein du foyer, la densité du foyer (nombre de personnes par chambre), la relation entre les individus et le nombre de cas dans le foyer. (10).
Une analyse de modélisation de Statistique Canada a montré que la probabilité de mourir de la COVID-19 était significativement plus élevée pour (11):
- les personnes habitant des logements avec une densité de chambres à coucher plus élevée;
- les personnes vivant dans un appartement; et
- les personnes vivant dans des ménages défavorisés.
- Une étude financée par le GTIC dirigée par les Drs Mishra et Kwong a identifié un risque accru de décès liés à la COVID-19 chez les personnes vivant dans des immeubles d’habitation (HR- 1,25) et dans des ménages de grande taille (>3-6 personnes/logement) (HR – 1,30) par rapport aux personnes vivant dans un ménage de taille moyenne (2-3 personnes) (5).
- On a constaté que les taux de mortalité liés à la COVID-19 sont 2,5 fois plus élevés chez les personnes vivant dans des tours d’habitation que chez celles vivant dans des maisons individuelles au Québec et deux fois plus élevés en Ontario (12). Le fait de vivre dans des immeubles à logements multiples, comme des appartements, entraîne des contacts étroits plus fréquents entre les personnes et avec des surfaces dans les zones communes très fréquentées, comme les halls d’entrée et les ascenseurs (12).
Race/Ethnicité
Les communautés racisées ont été plus durement touchées par la pandémie que les communautés blanches. Ce risque plus élevé dans les communautés racisées reflète l’intersection de facteurs qui comprennent parfois une surreprésentation des travailleurs essentiels, des ménages plus défavorisés et des obstacles structurels de longue date à l’accès aux soins de santé.
Des données de la Société canadienne du sang financées par le GTIC ont mis en évidence que les donneurs se disant racisés présentent une séroprévalence plus élevée que les donneurs se disant Blancs depuis le début de la pandémie (voir la figure ci-dessous).
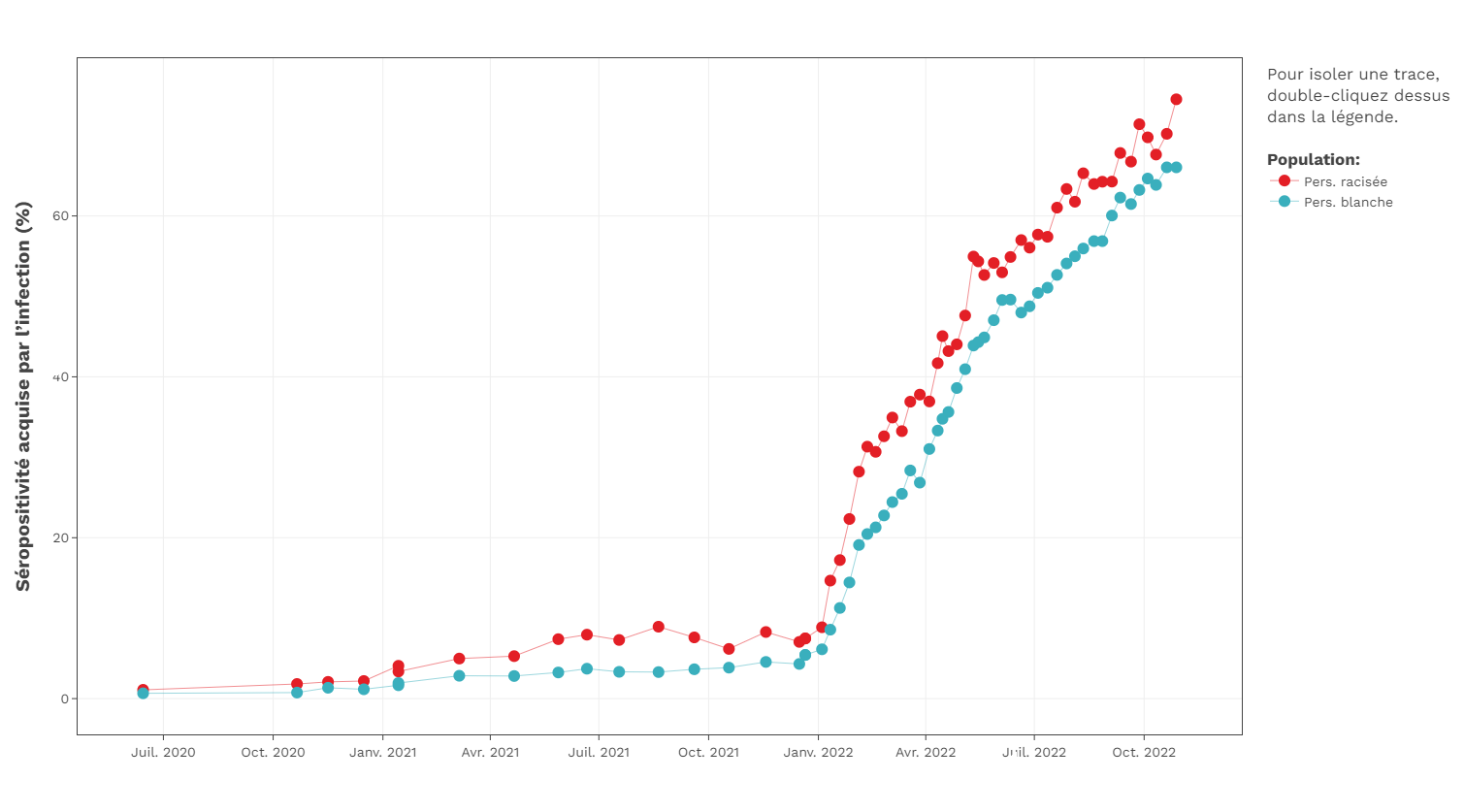
- L’étude du Dr Allen a révélé que la race et le lieu de résidence se croisent et influencent le risque de séropositivité. Plus précisément, les personnes racisées – et les personnes noires en particulier – vivant dans des communautés à faible revenu sont plus à risque d’être infectées (résultats non publiés).
- Une étude financée par le GTIC et menée en Ontario par les Drs Mishra et Kwong a également mis en évidence un risque accru de décès liés à la COVID-19 dans les régions où la proportion de groupes raciaux minoritaires (38,7 % contre 27,3 %) et d’immigrants récents (37,7 % contre 27,4 %) est plus élevée (5).
- Les personnes d’origine sud-asiatique, le plus grand groupe ethnique non blanc au Canada (2,6 millions de personnes, soit 7,1 % de la population), (13) ont été touchées de manière disproportionnée par la pandémie.(14).
- Selon les enquêtes de référence menées auprès de Sud-Asiatiques entre avril et juin 2021(15) dans le cadre de l’étude COVID CommUNITY, dirigée par la DreSonia Anand (Université McMaster), 33 % d’entre eux se sont identifiés comme des travailleurs essentiels (p. ex., dans les secteurs de la transformation des aliments, de la fabrication, du transport, des soins de santé et de l’éducation) et 19 % ont déclaré vivre dans des foyers familiaux multigénérationnels.
- La Dre Anand a également constaté que, lors de la troisième vague de la pandémie (du 14 avril au 28 juillet 2021), environ un quart d’un échantillon de Sud-Asiatiques en Ontario présentait des signes sérologiques d’une infection antérieure par le SRAS-CoV-2.
- De plus, l’étude s’est appuyée sur des données de Santé publique Ontario, qui ont révélé une charge plus élevée d’infection par le SRAS-CoV-2 dans la région de Peel que dans le reste de l’Ontario entre avril et juillet 2021 (plus de la moitié des résidents de la région de Peel dans la région du Grand Toronto s’identifient comme des Canadiens d’origine sud-asiatique).
- L’arrondissement de Montréal-Nord est l’un des arrondissements les plus densément peuplés, les plus diversifiés sur le plan racial et les plus pauvres de l’île de Montréal (16). Des données non publiées du projet RISC-Montréal, financé par le GTIC et dirigé par Jack Jedwab et Simona Bignami, Ph. D., ont montré que :
- La séroprévalence des infections acquises à Montréal-Nord était de 12 % pour la période d’août à décembre 2021, contre 5 % dans le reste de Montréal.
- Les résultats initiaux des enquêtes de base suggèrent que les facteurs contribuant au taux élevé de séroprévalence des infections comprennent : un taux plus élevé de comorbidités, un taux de chômage élevé (50 %), un pourcentage élevé de personnes travaillant dans des postes jugés essentiels (enseignants, employés d’établissements de soins de longue durée et d’établissements résidentiels).
- L’étude mentionne également que, bien que la taille de l’échantillon soit restreinte, les immigrants de cette cohorte présentaient la séroprévalence acquise par infection la plus élevée chez les 18-34 ans (42 %) et chez les 55 ans et plus (33 %) (données non publiées).
- Dans la cohorte des 35-54 ans, 42 % des immigrants ont obtenu un résultat positif au test de dépistage du SRAS-CoV-2 entre août 2021 et novembre 2022, comparativement à 21 % de ceux qui sont des citoyens canadiens à la naissance. La même tendance a été observée dans le groupe d’âge des 55 ans et plus, où 33 % des immigrants ont obtenu un résultat positif au SARS-CoV-2, comparativement à 18 % de ceux qui ont déclaré être citoyens canadiens à la naissance (données non publiées).
- Un rapport de Statistique Canada (11) utilisant des données des premières vagues de la pandémie a révélé que :
- Les taux de mortalité liés à la COVID-19 étaient significativement plus élevés pour les populations racisées (31 décès pour 100 000 habitants) par rapport aux populations non racisées et non autochtones (22 décès pour 100 000 habitants). Parmi les différentes populations racisées, les personnes noires présentaient le taux de mortalité liée à la COVID-19 normalisé selon l’âge le plus élevé (49 décès pour 100 000 habitants), suivis des Sud-Asiatiques (31 décès pour 100 000 habitants) et des Chinois (22 décès pour 100 000 habitants).
- Le ratio du taux de mortalité des personnes noires était plus de 2,2 fois supérieur à celui de la population non racisée et non autochtone. Le taux de mortalité des Chinois était similaire à celui de la population non racisée et non autochtone. De plus, le taux de mortalité liée à la COVID-19 chez les personnes vivant dans des quartiers défavorisés était presque trois fois plus élevé que chez les personnes vivant dans des zones à revenus plus élevés.
Éducation
Pendant la pandémie de COVID-19, les personnes moins instruites ont été plus touchées.
- Une étude financée par le GTIC, basée en Ontario et menée par les Drs Mishra et Kwong a également mis en évidence un risque accru de décès liés à la COVID-19 chez les personnes ayant un faible niveau d’éducation (HR- 1,27 pour la plus faible proportion de diplômés par rapport à la plus forte) (5).
- Dans d’autres recherches financées par le GTIC, les chercheurs Jack Jedwab et Simona Bignami ont également constaté que, parmi les personnes vivant à Montréal-Nord et âgées de 18 à 34 ans, celles ayant un niveau d’éducation secondaire ou moins avaient un taux de séroprévalence plus élevé par rapport à celles ayant reçu un certificat de niveau cégep ou plus (23 % vs 16 %) (données non publiées).
PARTIE 2
Comment les déterminants sociaux de la santé ont eu une incidence sur l’accès aux vaccins et la vaccination au Canada
Le taux de vaccination n’a pas été égal dans tous les groupes de population au Canada. Nous examinons ici comment les déterminants sociaux de la santé ont influencé l’accès aux vaccins et leur acceptation dans un certain nombre de groupes, et comment surmonter les obstacles.
Communautés sud-asiatiques
Les premiers résultats de l’étude de la Dre Anand semblent indiquer qu’un an après le début de la pandémie, les membres des communautés sud-asiatiques du Canada partagent un manque de confiance général dans les vaccins contre la COVID-19 :
- Selon une enquête menée auprès de près de 1000 adultes sud-asiatiques vivant dans la région de Peel en Ontario, 42,9 % n’ont reçu qu’une seule dose, tandis que 7,1 % ont reçu deux doses. Les 50 % restants n’étaient pas vaccinés (15). En revanche, 71 % des résidents de Peel avaient reçu au moins une dose de vaccin et 59 % en avaient reçu deux en juillet 2021 (17).
- Les trois principales sources d’information sur la COVID-19 que les membres de la communauté considèrent comme fiables sont : les prestataires de soins de santé ou les organismes provinciaux de santé publique (63 % des personnes interrogées), suivis par les sources médiatiques traditionnelles telles que les chaînes d’information télévisées ou les journaux (45 %) et les médias sociaux (34 %). (15).
- Selon une sous-étude menée auprès de 25 Sud-Asiatiques de l’Ontario et de la Colombie-Britannique, les personnes qui ne faisaient pas confiance aux vaccins, qui s’en désintéressaient ou qui refusaient de se faire vacciner ont déclaré qu’elles ne se considéraient pas à risque de contracter la forme grave de la COVID-19, dans la mesure où elles avaient un mode de vie sain et ne souffraient d’aucune maladie chronique. Certains ont fait part de leur méfiance à l’égard des informations diffusées publiquement sur la transmission de la COVID-19, par exemple, les jugeant exagérées (18).
- La plupart de ces participants ont également fait part de leurs inquiétudes quant aux effets indésirables potentiels imprévus des vaccins, notamment en raison de leur développement et de leur déploiement rapides. Beaucoup s’opposaient à la vaccination des enfants (18).
Quartier racisé et défavorisé de Montréal-Nord
Les résultats préliminaires de l’étude des chercheurs Jack Jedwab et Simona Bignami ont montré que :
- La vaccination à deux doses a atteint 90 % à Montréal-Nord (contre 97 % pour l’ensemble de Montréal). Cependant, seulement 11 % des résidents de Montréal-Nord avaient reçu une troisième dose en juin 2022, comparativement à 52 % des autres Montréalais.
- Cependant, les résidents de Montréal-Nord étaient plus susceptibles d’adopter des mesures préventives que ceux de Montréal, comme limiter les contacts avec les personnes plus fragiles ou s’isoler en cas de symptômes.
Le quartier Downtown Eastside de Vancouver et ses problèmes notamment d’itinérance et de toxicomanie
Le quartier Downtown Eastside (DTES) de Vancouver abrite une population vulnérable qui connaît des taux élevés d’insécurité liée au logement (y compris l’itinérance et la vie en collectivité), de toxicomanie et de problèmes de santé sous-jacents. C’est pour ces raisons que la vaccination du DTES a été jugée prioritaire à partir de janvier 2021 (19). Le projet financé par le GTIC et dirigé par les chercheurs Hudson Reddon, Brittany Barker et M.-J. Milloy, Ph. D. (British Columbia Centre on Substance Use) examine les déterminants sociaux de la vaccination, en mettant l’accent sur les personnes qui consomment des drogues non réglementées :
- À la fin du mois de janvier 2022, seulement 64 % des résidents du DTES interrogés ont déclaré être vaccinés avec deux doses, contre 81 % dans l’ensemble de la Colombie-Britannique. 9 % ont déclaré avoir reçu une troisième dose, contre 45 % dans la province. 16 % n’étaient pas vaccinés, un taux similaire à celui de la province (14 %) (20).
- Les sources d’information les plus fiables, telles que rapportées en août 2021, étaient les médias traditionnels (rapporté par 44 % des personnes interrogées), leur médecin personnel (24 %), d’autres professionnels de la santé (21 %) et des amis (22 %) (résultats non publiés).
- Les raisons les plus courantes de l’hésitation face à la vaccination étaient les préoccupations concernant les effets secondaires des vaccins (soulevées par 47 % des personnes indécises ou ne souhaitant pas se faire vacciner), la sécurité des vaccins (soulevée par 26 %), ne pas avoir peur de tomber malade à cause de la COVID-19 (12 %) et le manque de confiance dans le gouvernement (12 %) (résultats non publiés).
Personnes en situation d’itinérance à Toronto
On estime que 235 000 personnes (soit 0,7 % de la population) sont en situation d’itinérance au Canada (21). Il est prouvé que les personnes qui n’ont pas de logement stable, permanent et approprié subissent des inégalités dans un large éventail de problèmes de santé,(22, 23) ce qui fait augmenter leur risque de contracter le SRAS-CoV-2 et de souffrir de diverses complications liées à la COVID-19. De plus, les personnes qui vivent dans des milieux de vie collectifs, comme des refuges pour sans-abri, courent un risque encore plus élevé en raison de la promiscuité, de l’incapacité de pratiquer la distanciation physique et du taux de roulement élevé de la population (24). C’est pourquoi la vaccination des personnes en situation d’itinérance est une priorité au Canada.
L’étude Ku-gaa-gii pimitizi-win, financée par le GTIC et dirigée par le Dr Stephan Hwang (MAP Centre for Urban Health Solutions, Université de Toronto), a révélé que l’administration d’une première dose de vaccin était élevée chez les sans-abri de Toronto, comme dans la population adulte générale (25): en septembre 2021, 80,4 % des 736 participants à l’étude avaient reçu au moins une dose, contre 84,3 % dans la population générale à la même époque. L’administration de deux doses ou plus du vaccin était plus faible, n’atteignant que 63,6 % des participants à l’étude en septembre 2021, contre plus de 75 % chez les résidents de Toronto (26).
Voici quelques facteurs qui ont contribué à la réticence envers la vaccination chez les adultes sans abri ou logés de façon précaire au Canada (27):
- Les cliniques de vaccination de masse ouvertes au grand public ont été considérées comme étant difficiles d’accès ou peu attrayantes pour les personnes en situation d’itinérance ou de logement précaire. Les principales raisons : la distance géographique, les longs délais d’attente et la nécessité de prendre rendez-vous par Internet ou par téléphone.
- Cette population devait prioriser d’autres activités, comme trouver un endroit pour dormir, plutôt que de se faire vacciner ou d’accéder à des services de santé.
- Certains s’inquiétaient de savoir comment gérer les effets secondaires potentiels des vaccins en l’absence de logement sûr.
- L’accès à des renseignements fiables qui ne proviennent pas du bouche à oreille ou des médias sociaux était difficile, les dépliants ou les ressources en ligne n’étant pas perçues comme utiles dans cette population.
- Des problèmes de santé mentale et de toxicomanie plus importants pourraient être associés à des difficultés de traitement de l’information.
- La stigmatisation et la discrimination de la part des prestataires de soins de santé ont été largement ressenties par les personnes en situation d’itinérance au fil du temps, entraînant une méfiance croissante à l’égard des services de santé, y compris la vaccination.
PARTIE 3
Mesures recommandées pour améliorer la sensibilisation des populations prioritaires les plus exposées à la COVID-19
Au cours des premières vagues de la pandémie, des mesures de santé publique, notamment des tests, des obligations de porter un masque, des mesures de quarantaine, des restrictions sur les rassemblements publics et la vaccination, ont été mises en œuvre et encouragées par les responsables aux niveaux fédéral, provincial et local. Cependant, il n’était pas certain que ces interventions atteignent les communautés à risque élevé. De nombreuses communautés ont eu des difficultés à comprendre ou même à recevoir des informations en raison des barrières linguistiques ou du manque d’accès au téléphone ou à Internet. Les services de télésanté, par exemple, sont devenus la norme pour prendre des rendez-vous pour des tests et des soins médicaux, ainsi que pour s’inscrire pour recevoir des vaccins, et la plupart des communications des fournisseurs de soins de santé se font par courriel ou par d’autres systèmes de messagerie.
Selon l’étude de la Dre Anand, financée par le GTIC, portant sur la confiance dans les vaccins parmi les communautés sud-asiatiques de Toronto et de Vancouver, les mesures suivantes permettraient d’accroître le taux de vaccination :
- Les groupes de défense des intérêts de la communauté devraient communiquer dans plusieurs langues sud-asiatiques afin de sensibiliser les gens aux risques d’infection par le SRAS-CoV-2.
- De nombreux participants ont signalé l’importance de la traduction et de la représentation pour surmonter les obstacles linguistiques à la vaccination en termes d’inscription et d’éducation (18).
- Envisager des actions de sensibilisation spécifiques qui s’appuient sur des membres de la communauté et des médias de confiance, et adapter l’approche (18):
- Les programmes de santé publique faisant appel à des influenceurs locaux (y compris des politiciens, des célébrités et des athlètes) sont importants pour surmonter les sources historiques de méfiance et répondre aux besoins culturels et linguistiques.
- Le leader d’un groupe de défense des droits a souligné que les jeunes utilisent généralement des médias non ethniques pour accéder à de l’information, tandis que les personnes plus âgées sont plus susceptibles d’accéder et d’utiliser des médias ethniques ou leur famille et amis comme sources d’information privilégiées.
- S’assurer que l’information sur la COVID-19 est cohérente sur les différentes plateformes. Les participants à l’étude ont remis en question des incohérences dans les mandats et les politiques concernant la COVID-19 observées dans différents contextes et médias (18).
La Dre Anand s’est également penchée sur l’impact du programme South Asian Youth as Vaccine Agents of Change (SAY-VAC) (28), qui visait à lutter contre la désinformation et à améliorer la confiance dans les vaccins chez les jeunes d’Asie du Sud dans la région du Grand Toronto et à Hamilton.
- Après avoir suivi le programme SAY-VAC, les participants (30 au total avec un âge moyen de 23 ans) ont signalé une augmentation de leurs connaissances concernant les vaccins contre la COVID-19 de 73,3 % à 100 %. La confiance qu’ils ont déclaré avoir à l’idée d’avoir une conversation sur les vaccins contre la COVID avec des membres de la communauté non vaccinés est passée de 63,6 % à 93,1 %.
- Plus de la moitié des participants (51,9 %) ont déclaré être en mesure d’influencer positivement la décision d’un membre de la communauté non vacciné de se faire vacciner.
Dre Mishra (5) a souligné l’importance de l’amélioration des protocoles de santé et de sécurité sur le lieu de travail, de la gestion des épidémies et de la sensibilisation dirigée par la communauté et adaptée à la communauté pour le dépistage, l’isolement et la quarantaine efficaces et les programmes de vaccination.
La recherche de la Dre Julie Bettinger (Université de la Colombie-Britannique) sur l’engagement communautaire en santé publique auprès des populations asiatiques de la Colombie-Britannique(29) a également révélé qu’un engagement communautaire ciblé et adapté est nécessaire pour atteindre les différentes communautés. Son étude montre en particulier que :
- Les participants ont exprimé que la connaissance des pratiques culturelles doit être intégrée à des stratégies de santé publique pour favoriser de meilleurs résultats en matière de santé.
- Les centres religieux (tels que les gurdwaras, les mandirs et les mosquées) et les espaces de rassemblement culturellement significatifs (comme les centres communautaires locaux) ont été des moyens clés pour s’engager avec succès auprès des membres de la communauté et fournir des renseignements et des services de santé publique.
- Les obstacles structurels, notamment la pauvreté et la racisation, sont peu pris en compte dans les stratégies de santé publique et les groupes confrontés à ces obstacles n’ont pas les ressources ou la capacité de défendre leur propre santé. Pour atteindre les personnes confrontées à des obstacles liés à la pauvreté et à la vieillesse, il était nécessaire d’offrir des options en personne et simples sur le plan technologique, comme l’accès téléphonique pour l’inscription à la vaccination et la communication personnalisée.
- L’engagement communautaire avec un visage plus familier et humain, comme des membres ou des leaders de la communauté en qui l’on a confiance et des prestataires de soins de santé de confiance qui connaissent la langue et la culture locales, est important.
La couverture vaccinale élevée chez les personnes en situation d’itinérance rapportée par le Dr Hwang suggère que les efforts de sensibilisation et d’information mis en œuvre à Toronto pour donner la priorité à cette population ont été efficaces :
- Les organismes locaux qui interagissent régulièrement avec les personnes en situation d’itinérance ont été intégrés dans l’effort de vaccination. Parmi leurs différentes initiatives, des cliniques mobiles de sensibilisation ont été déployées dans les refuges d’urgence, les campements et d’autres sites. (30, 31)
- Des ambassadeurs pour les pairs étaient également disponibles dans des cliniques de proximité pour fournir des renseignements sur les vaccins (32).
La formation des prestataires de soins de santé déjà présents dans la communauté, principalement des infirmières, s’est également avérée importante pour établir la confiance avec les personnes sans abri (27). De même, de l’information sur les vaccins devrait être fournie par ces prestataires de soins plutôt que par les autorités gouvernementales ou sanitaires. La vaccination axée sur la sensibilisation semble être une stratégie efficace pour augmenter le taux de vaccination et la confiance envers les vaccins des personnes en situation d’itinérance.
Le chercheur principal d’une étude financée par le GTIC axée sur la communauté juive orthodoxe du Québec, le Pr Peter Nugus (Université McGill), recommande que les déclarations et les mandats de santé publique envisagent d’intégrer de la négociation avec des communautés spécifiques afin d’assurer une conformité réaliste et durable, par exemple faire appel à des religieux en faisant un lien entre la sécurité et l’envie d’assister régulièrement aux offices.
En conclusion, la collaboration est essentielle pour diffuser de l’information sur la pandémie de COVID-19 et la vaccination aux populations à risque. Une meilleure compréhension des stratégies de développement de relations avec des communautés variées peut contribuer aux futurs efforts de planification pandémique et de contrôle des maladies dans ces populations.
Remarques en conclusion
La recherche a montré que le fait d’avoir un revenu plus faible, de présenter un niveau élevé de défavorisation matérielle, d’être racisé, d’être un travailleur essentiel ou de vivre dans une résidence avec une densité de chambres à coucher plus élevée expose les personnes à un risque accru d’infection par le SRAS-CoV-2 et de conséquences graves de la COVID-19, notamment l’hospitalisation et le décès. De même, ces groupes de population ont souvent des taux de vaccination plus faibles et expriment des niveaux élevés de réticence envers la vaccination. Les efforts visant à réduire le risque excessif d’infection et de maladie, ainsi qu’à améliorer la couverture vaccinale et la vaccination, dépendent de l’adaptation des interventions aux réalités socioculturelles et économiques de ces différentes communautés et de l’abandon d’une approche unique. La collaboration avec les leaders communautaires est essentielle pour diffuser efficacement l’information sur la COVID-19 et faire en sorte que la vaccination soit mieux acceptée.
Références
- Zinszer K., Charland K., Pierce L., Saucier A., McKinnon B., Hamelin M.-È., et al. Seroprevalence, seroconversion, and seroreversion of infection-induced SARS-CoV-2 antibodies among a cohort of children and adolescents in Montreal, Canada. medRxiv. 2022:2022,10. 28,22281660.
- Xia Y., Ma H., Moloney G., Velásquez García H.A., Sirski M., Janjua N.Z., et al. Geographic concentration of SARS-CoV-2 cases by social determinants of health in metropolitan areas in Canada: a cross-sectional study. Canadian Medical Association Journal. 2022;194(6):E195-E204.
- Ontario Agency for Health Protection and Promotion (Public Health Ontario). COVID-19 in Ontario: a focus on neighbourhood material deprivation, February 26, 2020 to December 13, 2021. Toronto, ON: Imprimeur de la Reine pour l’Ontario; 2022.
- Ma H., Chan A.K., Baral S.D., Fahim C., Straus S., Sander B., et al. Which curve are we flattening? The disproportionate impact of COVID-19 among economically marginalized communities in Ontario, Canada, was unchanged from wild-type to omicron. medRxiv. 2022:2022,10. 24,22281104.
- Wang L., Calzavara A., Baral S., Smylie J., Chan A.K., Sander B., et al. Differential Patterns by Area-level Social Determinants of Health in Coronavirus Disease 2019 (COVID-19)–related Mortality and Non–COVID-19 Mortality: A Population-based Study of 11.8 Million People in Ontario, Canada. Clinical Infectious Diseases. 2022.
- Gouvernement du Québec. Inégalités sociales de santé : analyse des liens entre la défavorisation matérielle, la transmission de la COVID-19 et la mortalité associée [Accessible à l’adresse : https://santemontreal.qc.ca/population/coronavirus-covid-19/situation-du-coronavirus-covid-19-a-montreal/point-sante/iss-ecarts/].
- The Impacts of Socioeconomic Status and Educational Attainment on Youth Success [cité 2022 9/12/2022]. Accessible à l’adresse : https://www.pathwaystoeducation.ca/the-impacts-of-socioeconomic-status-and-educational-attainment-on-youth-success/.
- Nombre de cas et de décès liés à la COVID-19 chez les travailleurs de la santé au Canada. Institut canadien d’information sur la santé 2022 31/03/2022.
- Rao A., Ma H., Moloney G., Kwong J.C., Jüni P., Sander B., et al. A disproportionate epidemic: COVID-19 cases and deaths among essential workers in Toronto, Canada. Annals of Epidemiology. 2021; 63 : 63- 7.
- Bhatt M., Plint A.C., Tang K., Malley R., Huy A.P., McGahern C., et al. Household transmission of SARS-CoV-2 from unvaccinated asymptomatic and symptomatic household members with confirmed SARS-CoV-2 infection: an antibody-surveillance study. CMAJ Open. 2022;10(2):E357-E66.
- Gupta S., Aitken N., COVID-19 mortality among racialized populations in Canada and its association with income. 2022.
- Yang F.J., Aiten N. Les personnes qui vivaient en appartement ou au sein d’un ménage plus nombreux étaient plus à risque de mourir de la COVID-19 au cours de la première vague de la pandémie StatCan et la COVID-19 : Des données aux connaissances, pour bâtir un Canada meilleur; 2021.
- Le recensement canadien, un riche portrait de la diversité ethnoculturelle et religieuse au pays. Statistique Canada; 2022 2022.10.26
- McKenzie K., Dube S., Petersen S., Équipe Équité, inclusion, diversité et antiracisme de Santé Ontario. Suivi de la COVID-19 à l’aide de données fondées sur l’appartenance ethnique. Santé Ontario et Wellesley Institute; 2022.
- Anand S.S., Arnold C., Bangdiwala S.I., Bolotin S., Bowdish D., Chanchlani R., et al. Seropositivity and risk factors for SARS-CoV-2 infection in a South Asian community in Ontario: a cross-sectional analysis of a prospective cohort study. CMAJ Open. 2022;10(3):E599-E609.
- Montreal’s poorest and most racially diverse neighbourhoods hit hardest by COVID-19, data analysis shows [communiqué de presse]. 2020.
- COVID-19 in Peel: Dashboard and information about the status of COVID-19 Toronto: Region of Peel 2022 [accessible à l’adresse : https://www.peelregion.ca/coronavirus/case-status/
- Kandasamy S., Manoharan B., Khan Z., Stennett R., Desai D., Nocos R., et al. Perceptions of COVID-19 risk, vaccine access, and confidence: a qualitative analysis of South Asians in Canada. medRxiv. 2022:2022,10. 21,22281321.
- Aggressive vaccination strategy paying off as Vancouver’s DTES achieves ‘significant herd immunity’ [communiqué de presse]. 2021.
- Des taux de vaccination inférieurs chez les personnes qui consomment des drogues pourraient entraîner des conséquences graves liées à la COVID-19 [communiqué de presse]. 2022.
- Gaetz S., Dej E., Richter T., Redman M. The State of Homelessness in Canada 2016. Canadian Observatory on Homelessness; 2016.
- Aldridge R.W., Story A., Hwang S.W., Nordentoft M., Luchenski S.A., Hartwell G., et al. Morbidity and mortality in homeless individuals, prisoners, sex workers, and individuals with substance use disorders in high-income countries: a systematic review and meta-analysis. Lancet. 2018;391(10117):241-50.
- Fazel S., Geddes J.R., Kushel M., The health of homeless people in high-income countries: descriptive epidemiology, health consequences, and clinical and policy recommendations. Lancet. 2014;384(9953):1529-40.
- Perri M., Dosani N., Hwang S.W. COVID-19 and people experiencing homelessness: challenges and mitigation strategies. Canadian Medical Association Journal. 2020;192(26):E716-E9.
- Richard L.., Liu M., Jenkinson J.I.R., Nisenbaum R., Brown M., Pedersen C., et al. COVID-19 Vaccine Coverage and Sociodemographic, Behavioural and Housing Factors Associated with Vaccination among People Experiencing Homelessness in Toronto, Canada: A Cross-Sectional Study, Vaccins. 2022;10(8):1245.
- Ipsos & Toronto Public Health COVID-19 Vaccine Survey – Wave 2. Toronto Public Health; 2021 08/2021.
- Supporting COVID-19 vaccine uptake among people experiencing homelessness or precarious housing in Canada. National Collaborating Centre for Determinants of Health; 2021.
- Kandasamy S., Ariyarajah A., Limbachia J., An D., Lopez L., Manoharan B., et al. South Asian Youth as Vaccine Agents of Change (SAY-VAC): evaluation of a public health programme to mobilise and empower South Asian youth to foster COVID-19 vaccine-related evidence-based dialogue in the Greater Toronto and Hamilton Area, Canada. BMJ Open. 2022;12(9):e061619.
- Pringle W., Sachal S.S., Dhutt G.S., Kestler M., Dubé È., Bettinger J.A. Public health community engagement with Asian populations in British Columbia during COVID-19: towards a culture-centered approach. Can J Public Health. 2022:1-10.
- Casey L. Vaccination of Toronto’s Homeless Well Underway with about 1000 Getting a Shot 2021 [Available from: https://www.cp24.com/news/vaccination-of-toronto-s-homeless-well-underway-with-about-1-000-getting-a-shot-1.5343687?cache=rspnqiqaio%3FclipId%3D89563%3FclipId%3D68597]
- Anselmo A. Promotion de la vaccination dans la communauté : renforcer la confiance dans les vaccins et le taux de vaccination parmi les personnes et les groupes marginalisés au Canada. 2021 [Accessible à l’adresse : https://www.allianceon.org/blog/Community-Vaccination-Promotion-Increasing-vaccine-confidence-and-uptake-among-marginalised]
- Ville de Toronto. The City of Toronto Continues to Take Significant Action to Assist and Protect People Experiencing Homelessness and Ensure the Safety of the City’s Shelter System 2021 [Available from: https://www.toronto.ca/news/the-city-of-toronto-continues-to-take-significant-action-to-assist-and-protect-people-experiencing-homelessness-and-ensure-the-safety-of-the-citys-shelter-system/].

